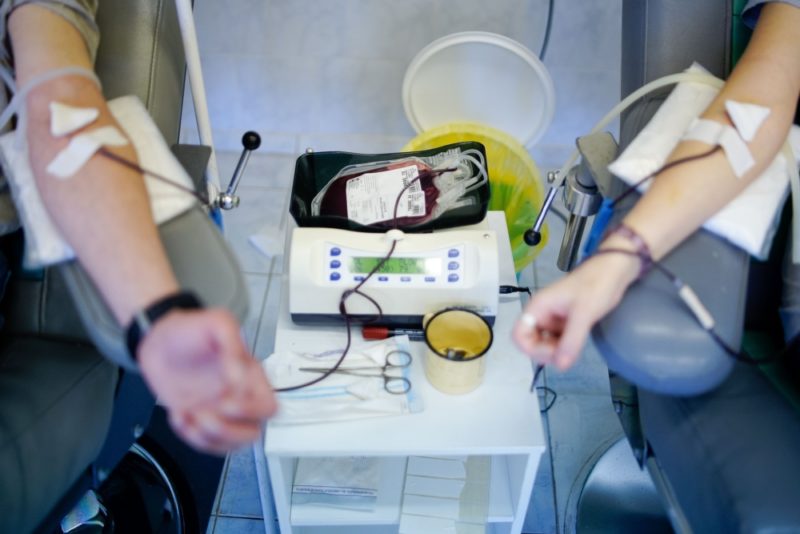
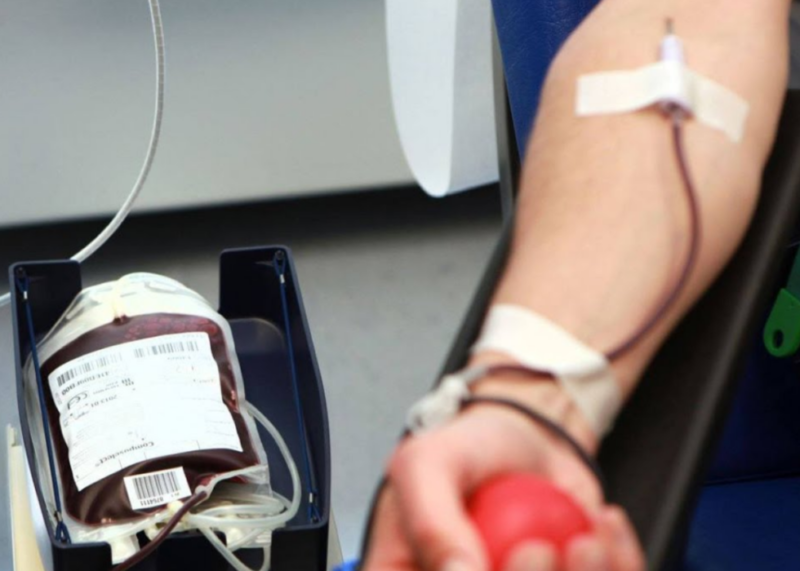
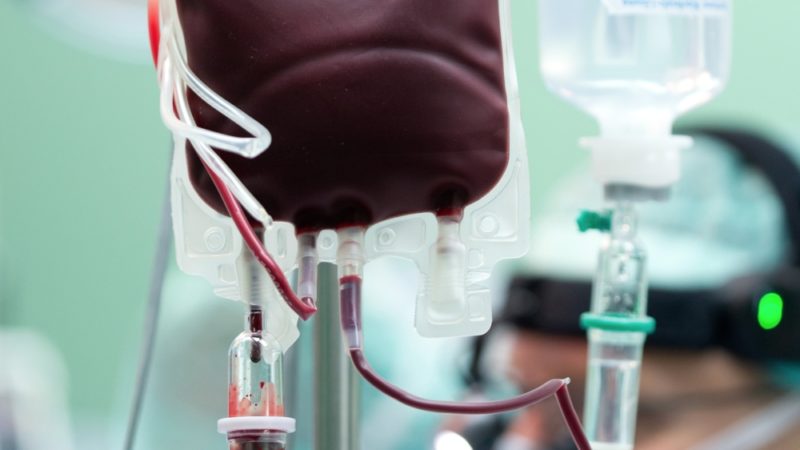
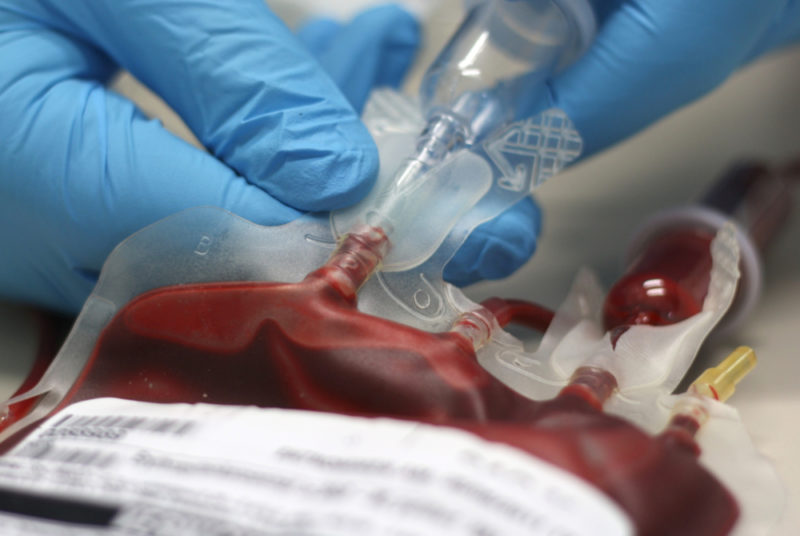
למרות הפוטנציאל הטכנולוגי העצום של הרפואה המודרנית, השימוש בעירוי דם הוא עדיין הליך חיוני.
שיטה הכוללת עירוי דם נחשבת למסוכנת. עם זאת, במצבים מסוימים ניתן להשתמש בה כדי להציל לא רק בריאות, אלא גם חיי אדם.
תוכן חומר:
מהו עירוי דם?
עירוי דם הוא הליך רפואי בו מועברים דם תורם למקבל - ישירות או באמצעות חומר משומר.
הניסיונות הראשונים לבצע עירוי דם נעשו כבר במאה ה -17, אז התגלה זרימת הדם של אדם. ההצלחה בכיוון זה הגיעה לרופאים הרבה יותר מאוחר - לאחר שמדענים למדו להבדיל ולקבוע קבוצות דם.
צריכת נוזלים פיזיולוגיים לאגירה לטווח ארוך מתבצעת בתחנות עירוי דם או במוסדות מיוחדים אחרים.
ההליך לתרומת דם הוא וולונטרי. החומר המתקבל נבדק אחר זיהומים, ואז מייצב ומשומר בעזרת תוספים מיוחדים. בנוסף, דם התורם משמש מקור להשגת חלקיקי דם - כדוריות דם אדומות, טסיות דם ופלזמה.
בהמשך, הרכיבים המופקעים משמשים להחלפת החלקיקים החסרים בדם של המטופל או על בסיסם מייצרים תרופות המשחזרים ושומרים על נפח זרימת הדם המסתובבת.
מציאת נוזל גוף עם תאימות פרמטרים מושלמת היא קשה ביותר. לכן, לעתים רחוקות מתרגלים עירויי דם מלא - רק במקרים של צורך דחוף בעירוי דם ישיר.
סוגים של עירוי דם
הליך עירוי הדם שונה בשיטת הביצוע ובשיטת אספקת הדם. הבחירה בסוג עירוי כזה או אחר נקבעת על פי הפרטים של המשימות שקבעו הרופאים ומצב בריאותו של המטופל.
השיטות העיקריות לעירוי דם:
- תוך ורידי - הסוג הבסיסי והשכיח ביותר של עירוי דם. מבוצעת על ידי הכנסת צנתר לווריד התת-קלבי;
- תוך-שרירי - משמש במקרים חריגים, למשל עם דום לב;
- תוך-שרירית - דם מוזרק לעצם האיליאק או לחלק השלד של עצם החזה;
- intracardiac - עירוי דם לחדר שמאל מבוצע במקרים בהם לא ניתן ליישם שיטות אחרות להזרקת נוזל ביולוגי;
- תוך-אבי העורקים - משמש רק במצבי חירום.
עירוי דם ישיר מספק עירוי ישירות מעורק התורם באמצעות מכשור רפואי מיוחד המספק אספקה רציפה של נוזל ביולוגי.
עירוי דם עקיף - הליך שבו משתמשים בחומר תורם שמור.
בנוסף ישנם סוגים אלטרנטיביים של עירוי דם:
- החלפה, בה בעבר נשאב חלק מהדם מהמקבל ואז מוצג חומר תורם;
- autohemotransfusion - שיטה לשימוש בדם שהשתמר מראש של המטופל עצמו;
- איחוי מחדש - שימוש חוזר בדם שנשפך ונאסף במהלך הניתוח.
קצב עירוי הנוזל הביולוגי תלוי בסוג העירוי - טפטוף, סילון או טיפת סילון. בחירת פרמטרי ההליך הינה לחלוטין בסמכותו של הרופא.
בדיקת תאימות ביולוגית
פרמטרי הדם האישיים עבור כל האנשים שונים, גם אם הם קרובי משפחה. היוצא מן הכלל הוא רק תאומים זהים.
לפיכך, כדי להימנע מדחייה, רופאים בודקים את חומרי העירוי אם הם מתאימים לדמו של הנמען.
ככלל, בדיקת תאימות ביולוגית מתבצעת בשלושה שלבים:
- 15 מיליליטר של חומר תורם מוזגים למטוס המטופל;
- תוך שלוש דקות מעקב אחר אינדיקטורים למצב הנמען - קצב הדופק, קצב הנשימה, לחץ דם, התרחשות בצקת בפנים;
- בהיעדר תגובות לוואי, הנוהל חוזר על עצמו פעמיים נוספות.
אם בדיקה משולשת לא הראתה סיבוכים, הרי שהדם המושרש תואם את הפרמטרים הביולוגיים של המטופל.
בחולים בהרדמה כללית, יציבות הפרמטרים ההמודינמיים והמדדים הכלליים למצבם נחשבים עדות לתאימות דם.
הוכחות נוכחות של אי התאמה על ידי תגובות כגון: קשיי נשימה, ירידה בלחץ, עלייה בקצב הלב, כאבים בחזה ולעיתים קרובות כאבים באזור המותני.
אינדיקציות והכנות להליך
על פי מידת הרלוונטיות, האינדיקציות לעירוי דם מחולקות למוחלט ויחסית. מוחלט הוא מצבו של המטופל כאשר עירוי דם נחשב לדרך היחידה לייצב אותו ולהימנע ממוות.
השימוש בעירוי דם חשוב במיוחד לאובדן דם חריף, הלם טראומטי או התערבויות כירורגיות נרחבות שגרמו לאובדן כמות גדולה של דם.
אינדיקציות יחסית כוללות מצבים בהם עירוי דם נחשב כאמצעי טיפולי עזר אך לא חובה.
ברשימת האינדיקציות היחסיות העיקריות:
- אנמיה מכל אטיולוגיה;
- תהליכים דלקתיים המלווים בשיכרון חמור;
- הפרעות דימום;
- מחסור בוויטמינים, תשישות כתוצאה מרעב או פתולוגיה כרונית;
- דיאתזיס hemorrhagic.
חליטות דם תורמות יכולות להחליף את נפח הדם שאבד, להחזיר את תפקוד חילוף הגזים, לחזק את הפוטנציאל החיסוני ולהבטיח את נורמליזציה של קרישה.
מאפייני תקופת ההכנה
ההכנה לעירוי דם נועדה לשלול התפתחות של תגובות וסיבוכים שליליים, כמו גם להפחית את הרגישות בגוף.
הנקודה החשובה ביותר בהכנות לביצוע ההליך היא קביעת קבוצת הדם וגורם ה- Rh של המטופל וחומר התורם והשוואת הנתונים שהתקבלו.
תואם הוא הדם של אותה קבוצת שיוך וגורם Rh.
בנוסף, תפקידו של הרופא כולל אוסף שלם של ההיסטוריה הרפואית של המטופל, כלומר נוכחות של:
- נטייה לאלרגיות;
- מחלות כרוניות;
- התוויות נגד עירוי דם;
- העבירו בעבר עירויי דם.
אם המטופלת היא מטופלת, הרופא יקבע אם ילדה ואיך הלכו. במקרים מסוימים נקבעת בדיקה נוספת לקביעת הנוגדנים.
בנוסף, מספר ימים לפני ההליך, מומלץ לחולה להגביל את צריכת המזון החלבוני. ומיד ביום עירוי הדם יש להקפיד על כך שגם המעיים וגם השלפוחית אינם מלאים.
כל השלבים הללו בתקופת ההכנה רלוונטיים רק עם עירוי הדם המתוכנן.
בנוכחות אינדיקציות מוחלטות, נקבע הרופא על הצורך באמצעי הכנה להליך.
טכניקת עירוי
מאפיינים טכניים של עירוי דם תלויים ישירות בסוג ובשיטת ביצוע עירוי הדם.
בהעברה ישירה משתמשים רק בחומר ביולוגי שלם שאינו מכיל מייצבים, השומר על כל יסודות התא והחלבון, כמו גם מאפייני קרישה.
עירוי ישיר כרוך בחיבור הווריד התורם לווריד המקבל באמצעות מכשיר מיוחד המותקן בין התורם למקבל.
לאחר הווסת, נותנת לחולה כמות קטנה של מלח. לאחר מכן, נקב וריד תורם וחלק מצינור המנגנון מחובר למחט. דם מוזרק בחלקים של 25 מ"ל. השיעור הסטנדרטי של עירוי דם חומרה הוא 75 מ"ל של דם לדקה.
מפרט של ביצוע עירוי עקיף
לצורך עירוי עקיף משתמשים בציוד מיוחד - מערכת המצוידת בצינורות קצרים וארוכים (גומי או פלסטיק), מחטים, פילטרים וטפטפת עם מהדק. מערכות כאלו מסווגות כ חד פעמיות וזמינות באריזה סטרילית.
אחת המחטים מוחדרת לבקבוק עם חומר ביולוגי, השנייה לוריד המטופל. אחד הכללים שאומנם מרומז על ידי רופאים הוא שדם משומר מועבר רק מהמיכל בו הוא נארז.
קצב הזרקת הדם מוסדר באמצעות המהדק המצויד באחת מצינורות הגומי. קצב עירוי רגיל הוא 50 טיפות לדקה. עירוי הדם הושלם אם נותר 20 מ"ל נוזל ביולוגי בבקבוקון. המחט מוסרת מעורק המטופל ומעל על תחבושת עם חומר חיטוי.
שאר 20 מ"ל הדם מאוחסנים במקרר. אם חולה סובל מסיבוכים, חומר זה ייבדק בכדי לקבוע את סיבת התגובה השלילית.
אמצעי עירוי והכנות
לביצוע עירוי דם משתמשים בדם מלא וכן במרכיביו התאיים והלא תאיים.
דם שנתרם לצורך עירוי ישיר נחשב למדיום העירוי היעיל ביותר. החיסרון המשמעותי שלה הוא הקרישיות המהירה, המעוררת את התרחשותה של תרומבמבוליזם.
שימורי דם מוכנים על בסיס דם מלא בתוספת רכיבים מייצבים ושימור - נתרן הידרוציטרט, גלוקוז, פוספט. השימוש בדם משומר מלא מתאים לאובדן דם נרחב.
החיסרון העיקרי של ביו-חומר הוא חיי מדף קצרים ואובדן הדרגתי של תכונות פונקציונליות תוך שש שעות לאחר הקטיף.
רכיבים סלולריים נקראים חלקיקים המופקים מנוזל מוצק. בהתבסס עליהם, אמצעי עירוי מסוג זה נוצרים כתרומבוצנצנטרט, מסת אריתרוציטים או מתלה, גרנולוציטים, מסת לויקוציטים.
תכשירים מורכבים כוללים רכיבים שאינם תאיים - פלזמה, אלבומין, סרום, חלבון, אימונוגלובולינים, קומפלקס פרותרומבין, קריופיספיטפיט, גלובולין אוטו-דמומי, פיברינוליסין.
עירוי דם לתינוק שזה עתה נולד
עירוי דם ליילודים מתבצע בנוכחות אותם אינדיקציות כמו אצל מבוגרים.
האינדיקציה הנפוצה ביותר לעירוי דם של ילודים היא צהבת המוליטית. לטיפול בפתולוגיה נקבע הכנסת מסה של אריתרוציטים, המופרדת מטסיות הדם ולויקוציטים.
בחירת המינון מבוצעת על ידי הרופא באופן פרטני, תוך התחשבות במאפייני גוף הרך הנולד.
סיבוכים אפשריים של עירוי דם
הליך עירוי הדם יכול לגרום להתפתחות של תגובות או סיבוכים לאחר עירוי.
ביטויים תגוביים - בחילה, חום, ציאנוזה של השפתיים, חום, הם נדירים ביותר ובדרך כלל אינם גורמים לתפקוד לקוי של איברים פנימיים.
אמנם סיבוכים של עירוי דם מהווים איום על חיי המטופל, מכיוון שהם יכולים לגרום לשיבושים חמורים באיברים חיוניים:
- תסחיף אוויר - חדירת בועות אוויר לוריד;
- תרומבואמבוליזם - סתימת עורקים עם קרישי דם שנוצרו במהלך אחסון נוזל ביולוגי;
- הלם עירוי דם - תוצאה של אי התאמה בדם בקבוצה או גורם Rh;
- המוליזה - חריפה או מתעכבת. מלווה בהרס תאי הדם האדומים;
- שיכרון ציטראט או אשלגן - נצפתה בעודף של חומרים ביו-חומר יציבים;
- תסמונת עירוי דם מאסיבי - מתרחשת עם עירוי יתר של דם לפרק זמן קצר;
- זיהום נגיפי או חיידקי.
הופעת סיבוכי עירוי מעידה על הפרה של כללי ההליך או על שימוש בחומרים ביו-חומרים שאינם תואמים את הדם של המטופל.
התוויות נגד להליך
מספר התוויות נגד עירוי דם עולה באופן משמעותי על רשימת המצבים בהם הליך זה עשוי להיות שימושי. יתר על כן, אם אינך לוקח בחשבון או מתעלם מהתוויות נגד עירוי דם, ההליך יכול לגרום לבעיות בריאותיות חמורות.
חל איסור מוחלט לבצע עירוי דם לחולים המאובחנים עם:
- אי ספיקת איברים חריפה - לב, כבד, כליות;
- שחפת פעילה;
- אוטם שריר הלב;
- דלקת בשרירי הלב;
- מומי לב;
- פקקת;
- פתולוגיה של זרימת מוח.
עירוי דם הוא לרוב הסיכוי היחיד להציל את חיי המטופל. והמשימה העיקרית של הרופאים היא למזער את הסיכון לסיבוכים ותגובות לוואי.